Goma, República Democrática do Congo – É de madrugada no local de tratamento de mpox do Hospital Geral de Referência de Nyiragongo, a norte da cidade de Goma, e os médicos congoleses já estão a trabalhar arduamente, rastreando, isolando e cuidando com calma e eficiência dos pacientes infectados com a doença.
Dois dias antes, o Organização Mundial de Saúde (OMS) emitiu o seu nível de alerta mais elevado para a varíola mpox depois de os Centros Africanos de Controlo e Prevenção de Doenças (África CDC) terem declarado a doença viral anteriormente conhecida como varíola dos macacos uma emergência continental.
Mas para os médicos na RDC – que têm lutado contra o último surto de mpox desde 2022, num contexto de escassez de medicamentos, de uma rebelião em curso no leste e depois de anos a trabalhar na linha da frente das epidemias de Ébola – os desafios tornaram-se rotineiros.
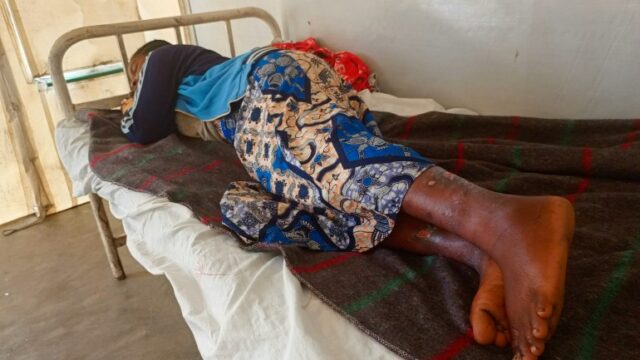
Entre o fluxo de pacientes que visitam o Hospital Nyiragongo devido a todos os tipos de doenças, equipes de higienistas e outros profissionais de saúde tendem a fazer mpox nos pacientes em uma área separada de tendas brancas, onde aqueles que sofrem da doença altamente infecciosa podem ser isolados para evitar qualquer risco de contaminação. .
Entre eles, a lojista Madame Nyota Joyeuse está descansando em uma pequena barraca de três camas. A mãe de dois filhos, de 35 anos, adoeceu cerca de uma semana antes.
Ela tinha dor de cabeça, febre, dores musculares e uma leve gripe, então presumiu que fosse malária, comum em Kivu do Norte. Mas quando seus sintomas não melhoraram, dias depois, ela finalmente foi à clínica.
“Senti como se o universo inteiro tivesse caído sobre minha cabeça quando me disseram que estava com varíola dos macacos”, disse ela à Al Jazeera, preocupada com a deterioração de sua saúde e com a paralisação de seus negócios.
Mas o tratamento que ela está recebendo a está ajudando. “Felizmente, isso é promissor. Que o Todo-Poderoso abençoe aqueles que cuidam de nós”, diz ela em sua cama de hospital.
‘Monkeypox’ para mpox
Originalmente chamada de “varíola dos macacos” quando foi identificada pela primeira vez em macacos em 1958, o nome da doença foi atualizado para “mpox” em 2022 para reduzir o estigma.
Endémico em partes da África Central e Ocidental, o mpox está relacionado com o vírus que causou a agora erradicada varíola e pode ser fatal em casos graves.
Embora os surtos sejam comuns em RDCespecialistas em saúde dizem que o recente aumento se deve a uma nova cepa, o clade 1, que está se espalhando mais rápido e mais amplamente do que nunca.
Esta semana, a OMS afirmou que casos foram detectados em 13 países africanos, bem como na Suécia, no Paquistão e nas Filipinas.
O África CDC disse que os casos aumentaram 160 por cento em 2024 em comparação com o mesmo período do ano passado.
Na RDC, a doença foi detectada em todas as 26 províncias. Na semana passada, o país registou mais de 15.000 casos de mpox, resultando em 548 mortes este ano.
Badiambila Mulumba, diretor médico do Hospital Nyiragongo, disse à Al Jazeera que suas instalações começaram a tratar mpox em junho deste ano e, desde então, registraram 278 casos encaminhados a eles – “casos positivos e negativos”, diz ele.
Em 10 de agosto, havia 78 casos positivos em suas instalações, mas nenhuma morte.
“Continuamos controlando os casos. Há casos leves e graves, mas nenhuma morte”, disse ele à Al Jazeera.

Ébola, COVID, mpox
Rachel Maguru é médica assistente no Hospital Provincial de North Kivu, outra instalação governamental, no centro de Goma, onde trata pacientes com mpox.
Ela disse à Al Jazeera que muitas pessoas só chegam para tratamento depois que a doença se manifesta na pele. Mpox causa uma erupção cutânea distinta que eventualmente forma pústulas.
“A verdade é que muitos pacientes não descobrem a doença logo no início. Eles percebem isso quando sua pele manifesta uma forma incomum de vesícula”, diz Maguru, preocupado.
O hospital onde trabalha tratou 10 casos positivos até 10 de agosto, todos declarados curados. Ela considera isso um sinal positivo de que todos os pacientes com mpox sob seus cuidados irão se recuperar e as circunstâncias em torno da doença irão melhorar.
“Não estamos sob pressão desta pandemia. Nós (anteriormente) tivemos que lidar com outros como o Ebola e o coronavírus. Com essa experiência no passado, também estamos enfrentando esse mpox”, diz ela.
Esta parte do leste da RDC abrigou um centro de tratamento do Ébola durante o 10.º surto dessa epidemia, que ceifou mais de 2.000 vidas entre 2018 e 2020. Os profissionais de saúde aqui viveram alguns dos ambientes de trabalho mais desafiantes, por isso muitos sentem que podem enfrentar MPox também.
Contudo, ao contrário de outras epidemias, as autoridades na RDC ainda não impuseram restrições ou ordens de confinamento. As atividades decorrem normalmente em todos os setores de Goma. Mas algumas pessoas dizem que isso as preocupa com a propagação do mpox.
“Ouvi dizer que a OMS declarou a mpox uma emergência de saúde internacional e já estou preocupado, especialmente porque o nosso sistema de saúde foi enfraquecido pelo Ébola e pela COVID-19. Temos que fazer tudo o que pudermos para limitar a propagação da doença”, disse Herve Murhula, 26 anos, vendedor ambulante em Goma, à Al Jazeera.
Por outro lado, Merveille Uwezo, estudante do último ano do ensino secundário, diz que reza para que o advento do mpox não atrapalhe o ano letivo, que começa em setembro.
“Ouvi nas redes sociais que existe uma doença contagiosa chamada varíola dos macacos e isso me assusta. Durante a COVID-19, paramos as aulas e agora o meu medo é que talvez o mpox afecte o nosso programa escolar”, diz ela sombriamente.

Conflito no leste
Para muitos profissionais de saúde e ONG no Kivu do Norte, existe um desafio maior que temem que possa prejudicar a sua capacidade de resposta ao surto de mpox: o conflito.
Nos últimos anos, Rebeldes M23 têm enfrentado o exército congolês e combatentes de milícias de autodefesa locais enquanto os rebeldes tentam ganhar território do governo. Isto levou a mortes e deslocamentos, e também cortou o acesso às comunidades em áreas onde há combates.
Desde 2022, o Kivu do Norte enfrenta uma epidemia de cólera nos campos de deslocados internos em torno de Goma, devido às precárias condições de higiene. Uma epidemia de sarampo também foi relatada em outras partes do país. E agora o mpox está aumentando.
Esta situação preocupa a ONG médica Médicos Sem Fronteiras, conhecida pelas suas iniciais francesas MSF, que apoia o governo congolês na luta contra o mpox nas províncias de Kivu do Norte, Kivu do Sul e Equador.
A ONG afirma ter tratado mais de 1.100 casos de mpox nas três províncias, apesar da complexa situação humanitária e de conflito no leste da RDC.
Natalia Torrent, chefe da equipe de MSF em Mweso, perto de Goma, teme que o conflito atual possa ter um impacto negativo nos esforços para combater a doença e na capacidade da organização humanitária de responder tão bem quanto espera.
“Seremos realmente capazes de gerir todas estas epidemias ao mesmo tempo, especialmente porque a situação é agravada pela crise humanitária na região, com a proliferação de campos para pessoas deslocadas pela guerra em torno de Goma”, pergunta-se Torrent.

Tratando os sintomas
No local de tratamento mpox em Nyiragongo, mãe de seis filhos, Amina Upendo, 40 anos, espera a recuperação da filha.
Sua filha de 10 anos, Yvette, estava deitada na cama do hospital na semana passada, lutando contra a doença. Upendo diz que inicialmente teve dificuldade em detectar que era mpox, acreditando também que fosse malária devido a alguns sintomas semelhantes.
“Percebemos que ela estava com febre anormalmente alta e dor de cabeça”, explica ela. “Dois dias depois, ela desenvolveu uma crosta na pele. Foi então que, graças aos conselhos dos vizinhos, fomos enviados para cá, para o local de tratamento”, acrescenta ela, grata pelo cuidado que a sua filha está a receber agora.
Mas mesmo quando as pessoas procuram tratamento, os medicamentos nem sempre estão disponíveis.
Nzayinambaho Theophile, prestador de cuidados de saúde do Hospital Nyiragongo, admite que, por vezes, a ruptura de stocks de medicamentos no local atrasa ligeiramente o tratamento dos pacientes.
Além disso, nenhum tratamento especial está disponível para tratar casos de mpox na RDC. Embora alguns medicamentos antivirais estejam sendo testados internacionalmente, ainda não estão disponíveis aqui.
Em vez disso, as autoridades de saúde congolesas tiveram de adoptar um protocolo para aliviar os sintomas dos pacientes.
“Tratamos os pacientes com base nos sintomas que apresentam. Por exemplo, se tiverem dores de cabeça, tratamos essas preocupações com paracetamols. Se tiverem problemas de pele, chamamos dermatologistas e conseguimos medir um certo número de resultados (positivos)”, diz Maguru, médico do Hospital Provincial de Kivu do Norte.
Mas com rupturas de stock, mesmo os remédios básicos por vezes ficam aquém.
Para prevenção, embora exista uma vacina (originalmente desenvolvida para a varíola) que pode ajudar a reduzir o risco de contrair varíola, esta não está disponível para as pessoas em maior risco na RDC. É algo especialistas e alguns Líderes africanos a culpa é da desigualdade das vacinas e do armazenamento por parte dos países ocidentais, que também foi testemunhado durante a pandemia da COVID.

Os vulneráveis ‘pagam o preço’
Até agora, a taxa de letalidade associada ao mpox é superior a 3,5 por cento, o que está a criar preocupação entre os membros da sociedade civil no sector da saúde no Kivu do Norte.
Emmanuel Bitangalo, activista da saúde, está preocupado com a forma como a doença se está a espalhar e teme as possíveis “consequências graves” que poderá ter na vida da nação.
Ele propõe que as autoridades implementem um plano de resposta de emergência para combater a mpox e aumentar a consciência pública sobre a doença.
O governo congolês, porém, diz que o país está a fazer o que pode.
Numa conferência de imprensa na semana passada, o ministro da Saúde, Roger Kamba, disse que o governo “activou todos os mecanismos necessários para identificar e tratar casos gratuitamente”.
Acrescentou que a RDC precisa de quase três milhões de doses de vacinas para limitar a propagação da doença, dizendo que o país já as “encomendou”. Mas também manifestou preocupação com o facto de as vacinas contra a epidemia serem “muito caras” e apelou aos parceiros para ajudarem o país.
Entretanto, no Kivu do Norte, as autoridades congolesas ainda não anunciaram medidas concretas para combater especificamente o mpox no meio do conflito em curso e da crise de deslocação.
Rodriguez Kisando é doutor em saúde pública, especializado na área de métodos e ferramentas de avaliação de riscos à saúde ambiental.
Ele acredita que a MPox – e as epidemias anteriores – põem em causa o estado do sistema de saúde na RDC, que, tal como no resto de África, enfrenta vários desafios.
“As autoridades precisam definir e colocar em prática uma política concreta ligada à saúde humana, animal e ambiental”, aconselha.
“O corolário da guerra é que as pessoas deslocadas correm o risco de pagar o preço desta doença, pois vivem na precariedade”, acrescenta.